【静脈血栓塞栓症】とは、近年の日本でも認識が高まった疾患であり、ここ数年はその予防がとても重要視されています。ここでは、静脈血栓塞栓症の予防と治療に向けた、看護師としての観察ポイントや技術についておさらいしてみます。
静脈血栓塞栓症の看護におけるポイント
看護師が知っておくべきポイントをあげてみます。
- 深部静脈血栓症の予防的看護について理解しているか
- 静脈血栓塞栓症の早期発見に繋がる観察を行っているか
- 静脈血栓塞栓症の治療に伴う看護を実践できているか
静脈血栓塞栓症の予防的看護
「1.深部静脈血栓症の予防的看護について理解しているか」について、実は各診療科ごとに静脈血栓塞栓症の発症リスクはある程度決まっています(別項 【静脈血栓塞栓症の発生機序】参照)。これらに対し、予防的看護の観点からはリスクレベルによって推奨される予防法があります。
- 低リスク: 早期離床および積極的な運動
- 中リスク: 弾性ストッキングあるいは間欠的空気圧迫法
- 高リスク: 間欠的空気圧迫法あるいは低用量未分画ヘパリン投与
- 最高リスク: 間欠的空気圧迫法と低用量未分画ヘパリン投与の併用、あるいは弾性ストッキングと低用量未分画ヘパリン投与の併用
などです。
静脈血栓塞栓症は一般に、1週間以内の臥床では15~35%、1週間以上の臥床では80%の確立で発症すると言われています。そこで重要となるのが早期臥床や積極的な運動です。
自動運動が可能な場合は下肢の骨間筋のポンプ作用を促すような自動運動を行い、運動麻痺のある患者さんの場合は安全度の範囲内で多動運動を行うことが推奨されます。
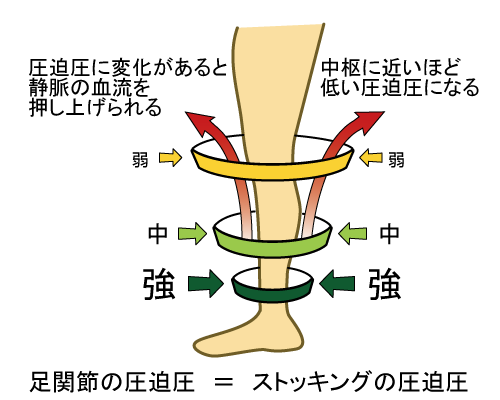
また弾性ストッキングは、身体の中心に向かうほど圧迫が強くなるようにできています(図1)。一般的にも良く用いられるものですが、履き方を間違えると動脈や静脈の血行障害・発赤・びらん・水泡・皮膚炎などの合併症にも繋がりますので、正しい装着の仕方を自分自身も習得し、しっかり指導できるようにしましょう。
異常時の兆候を観察しよう
「2.静脈血栓塞栓症の早期発見に繋がる観察を行っているか」も重要です。患者さんの一番身近にいる看護師は、常にリスクを想定し十分な観察を行い、異常児には早期に対応できるようにしておきます。
例えば異常時の兆候として、
- 深部静脈血栓症:
- 下肢の腫脹や片側性の浮腫が急に現れる
- 下肢の疼痛
- 表在静脈の怒張
- 皮膚や爪のチアノーゼ
- 下肢の神経兆候 など
- 肺血栓塞栓症:
- 突然の呼吸困難
- 息切れや胸痛
- 胸内苦悶
- 背部痛
- 原因不明の咳や血痰
- 意識レベルや血圧の低下
- 頻脈
- チアノーゼ
- 頸動脈怒張
- 発熱(感染兆候なし)など
が挙げられます。これらの兆候を見逃さぬよう、しっかりと観察を行いましょう。
治療に伴う看護
「3.静脈血栓塞栓症の治療に伴う看護を実践できているか」については、静脈血栓塞栓症が疑われる場合の検査として、下肢静脈造影、造影CT、静脈MRI、静脈エコーなどがあります。さらに肺血栓塞栓症が発症した場合、ガス交換促進のための体位変換、深呼吸を促す、医師の指示による酸素吸入が必要となります。
まとめ
いかがでしたか?今回は「静脈血栓塞栓症の看護」についておさらいしてみました。静脈血栓塞栓症は突然発症することが多い疾患です。いくら予防に気を付けていても、発症のリスクをゼロにはできません。例えば、全身麻酔による手術の場合、術前に弾性ストッキングを購入して頂くことも多いでしょう。患者さんとしてはここまでやったのに?!と思うかもしれません。
しかし万が一の場合、患者さんやその家族の不安等に対する心理的なケアも看護師の仕事といえますので、常にリスクがあると頭においておくこと、早期発見に努めることが重要となりますね。











